変形性股関節症
※すべての記事は、あくまでも当院の見解です。
神奈川県横浜市西区浅間町2-101-4
変形性股関節症とは?
変形性股関節症とは、股関節が痛くなる代表的な疾患です。基本的には、中高年以上の方に多い疾患となります。変形性膝関節症は有名ですが、それの股関節版と考えていただけるとわかりやすいかもしれません。
変形性関節症は「関節軟骨の変性、摩耗によ関節の破壊が生じ、これに対する反応性の骨増殖(骨硬化、骨棘)を特徴とする疾患」と言われています。
しかし、「軟骨が減っている=痛み」ではありません。レントゲンをとって軟骨が減っている状態の方でも痛みを伴わない方も数多くいらっしゃいます。レントゲンやMRIの結果だけで手術を決めるのは少し早いかもしれません。一度、保存療法にて治療を受けてからでも遅くはないかもしれません。
どんな人がなりやすい?
- 男性に比べて、圧倒的に女性に多い
- 発症年齢は平均で40~50歳の中高年に多い
- 股関節症の発症には、肥満とスポーツ、職業(重量物作業)、臼蓋形成不全が関係している事が多い
股関節はどうなっている?
そもそも股関節とは、どういった働きや構造をしているのでしょうか?
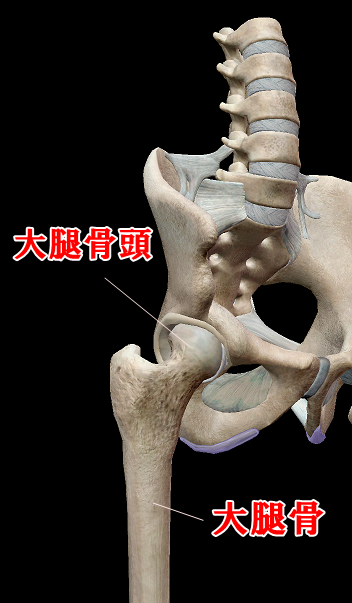
股関節とは、球関節と呼ばれ、他の関節に比べても広い可動域をもち、肩関節と似ている関節になります。ただ、肩関節は股関節と比べて、構造的に安定性が欠けています。肩関節は、上腕骨に対しての受け皿が浅く、不安定な関節です。そのため筋肉や靭帯、軟部組織に依存しています。対して、股関節は寛骨臼が大腿骨頭を約5分の4覆っているため、安定性が高いのです。
股関節と肩関節の違いは、もう一つあります。それは荷重関節かどうかというところです。股関節は、荷重関節で普通に歩くだけでも、体重の3~4倍の力がかかります。そのため、おしりまわりの筋肉がそれを支えるために働いてるので、臀部が硬くなっている人が多いのです。また、強靭な靭帯や関節包で股関節を補強しています。骨の構造としても、安定性が高くなるように骨頭に対して受け皿が深くなっているのも必然的なことなのかもしれませんね。
【参考】肩関節の痛みに関して
変形性股関節症の分類
変形性股関節症は、大きく分けると一次性と二次性の2つに分類されます。
- 一次性
一次性とは、原因がはっきりしないもので、もともと障害や形態的な異常がなく、体重増加やスポーツ、肉体労働での過負荷が要因とされています。欧米では、一次性が大半を占めていると言われています。
- 二次性
二次性とは、先天的な異常や後天的な疾患など、なんらかな病気やケガが原因でおこるものです。日本では、先天性股関節脱臼脱臼、臼蓋形成不全に起因しておこるものが大半を占めており、女性に圧倒的に多いです。その他では、大腿骨頭壊死、ペルテス病、大腿骨頭すべり症などが挙げられます。
【参考】股関節の痛み/分類と症状について
変形性股関節症の症状
- 疼痛
股関節の痛みを訴えることが多いですが、太ももや臀部に痛みを訴えることもあります。変形性股関節症の初期では倦怠感や疲れやすい、股関節の違和感などから始まり、状態が悪化するに伴って長時間立っていると痛い、歩くと痛いなどを訴えます。進行している人だと、荷重するだけで痛い、安静にしている時でも痛いといった人もいます。
- 可動域(動ける範囲)の制限
初期での可動域の制限は目立ちませんが、進行した人だと股関節の可動域が著名に制限されている人もいらっしゃいます。「階段昇降や靴下をはく動作が出来なくなったんだよね」と訴えることが多いです。
- 跛行
早期にみられる事は少ないですが、股関節の痛みにより、痛みをかばうような逃避性跛行と呼ばれる歩き方になったり、トレンデレンブルグ跛行という、歩行時に骨盤が反対に傾くような歩き方の方がとても多いです。
- 筋肉の萎縮
患側の大腿四頭筋(の太ももの前の筋肉)や大殿筋(おしりの筋肉)が萎縮し、筋肉としての役割が発揮できない状態になることがあります。
関節軟骨は痛みの原因なの?
変形性股関節症と診断された方々は「年のせいですね」「軟骨がすり減っているからだね」と言われたことがある方が多いかと思います。ですが、軟骨自体は痛みを感じません。つまり「変形性股関節症=軟骨」ではないのです。関節軟骨に、痛みの受容器がないのは、解剖学、生理学的に証明されています。
どの組織が痛みを感じているのか?
では、痛みを感じ取っているのはどの組織なのでしょうか?
痛みを感じる組織の一つとして関節包が挙げられます。関節包内に軟骨が遊離し、関節内で悪さをすることがあります。また、筋・筋膜が股関節に痛みを出しているケースも多いです。股関節周りの筋肉が過緊張や過伸長されて痛みが出ているのであれば、そこの筋肉に対して治療をしなければなりません。筋膜、関節包には痛みを察知する受容器がたくさんありますが残念ながらレントゲンには映りません。レントゲンのみの判断で手術と決めるのは、患者さんにとっても我々にとっても悲しい事です。
診断
医療機関での一般的な診断をご紹介します。
主に問診、レントゲン、股関節の可動域検査を行って診断することが多いかと思います。必要に応じて、MRIやCT検査を実施する場合もあります。
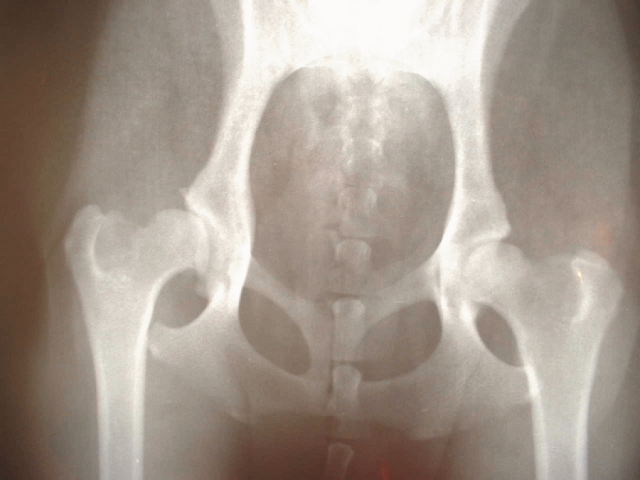
・変形性股関節症のレントゲン検査での評価(日本整形外科学会変形性股関節症のX線像評価基準)
前股関節症→臼蓋形成不全があるが、関節の隙間の狭小化がない状態。
初期→臼蓋の骨硬化や関節の隙間のわずかな狭小化がみられる状態。
進行期→関節の隙間に明らかな減りがみられ、骨頭や臼蓋に骨棘や骨のう胞(骨に穴があいた状態)が認められる状態
末期→関節の隙間がなく、著名な骨破壊や骨棘がみられる。
手術を考えるケース
- 関節の腫れがおさまらない
- 股関節の曲げれる角度がだんだん狭くなっている
- 日常生活での困難(椅子から立つ・座る、浴槽に入る・出るなどの動作が出来ない)
- 朝のこわばりが数か月続く
- 安静にしていても痛みがずっと続いている
- 薬や杖を使用するだけでは、全く痛みが変わらない
上記の症状があったとしても、必ずしも手術をしなければいけない訳ではありません。このような症状でも、保存療法(手術をしない治療)で軽快することもありますので、手術にふみ切る際には、よくお医者さんとお話してください。もし、不安な点があるようでしたらセカンドオピニオンや当院にご相談ください。
一般的な治療(医療機関での治療)
整形外科での治療は保存療法(手術をしない治療)と手術療法に分けられます。
保存療法
投薬療法
痛み止めも必要な場合もございますが、長期にわたるとリスクもありますので副作用など、確認して使用してくださいね。
【参考】
- リリカの副作用
- ロキソニンの副作用
ブロック注射
ブロック注射にも実は種類があります。注射について何もわからず打ち続けるのではなく、どういった注射なのかお医者さんによく伺って理解して注射していくことで、ご自身での注射の捉え方も変わっていくと思います。
【参考】ブロック注射って効果あるの?
装具療法
不安定になった股関節を装具を使って安定させます。ただ、装具に頼ってばかりだと、まわりの筋肉、軟部組織も固定し良い影響を与えません。やみくもな長期の使用は気をつけたいですね。
手術療法
- 人工股関節置換術(THA)
自分の股関節を人工のものに変えるのが、人工股関節置換術(THA)です。関節の変形が適応されますが、近年ではTHAをされる方が増えています。その理由としては、股関節の痛みが大幅に軽減することが期待できるからです。また、リハビリも3日前後で歩行訓練も開始しますので日常生活に早期の復帰も期待ができます。リスクとしては、インプラントが緩んでしまったり、脱臼、感染の問題もあります。また、約10数年後には再度手術をする可能性が高いので、そのあたりもしっかりと担当の先生に伺いましょう。
- 関節鏡視下手術
他の術式と比べると、皮膚の切開も少なく、関節に対してのストレスも少なく退院も早期にできます。関節鏡で行う事は、軟骨の切除、関節の中を洗浄などで綺麗にすることです。ですが、変形性股関節症の場合だと関節鏡では対応できないケースも多いです。
- 骨切り術
骨切り術は50歳以下の患者さんに適応することが多いです。患者さん自身の骨を残して、手術する方法になります。THAと比べて、入院期間も長期にわたるので、最近では比較的、若い年齢の方でもTHAを行う事が多いです。
当院での治療
変形性股関節症の方に限らず、当院では、痛みのある所に限らず全身を診て患者さんのお身体を評価させていただいております。もちろん、痛みの出ている股関節の病態把握もしますが、なぜそこに痛みが出たのかを追求しないと、その場は痛みが緩和されても再発してしまいます。股関節に痛みがあっても関節自体に痛みの原因がない事が多いと考えます。
股関節疾患の際に必ずチェックするポイント
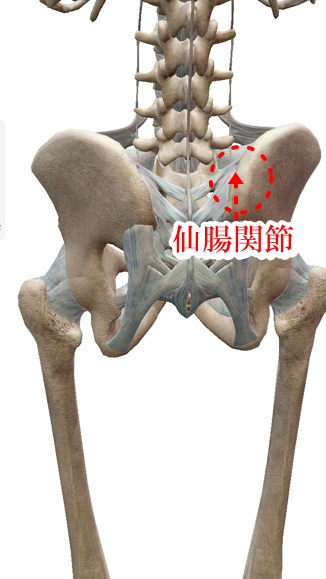
①仙腸関節
腰痛や坐骨神経痛だけでなく、股関節疾患にも仙腸関節は欠かせません。仙腸関節の動きを取り戻すことで股関節の動きが変わります。人間の骨盤は、前傾していると股関節は内側に入り、動きに制限がかかります。また骨盤が後傾しすぎている事で股関節は開き、いわゆるガニ股のような状態になります。
②殿筋(お尻の筋肉)・大腰筋(腸腰筋・腸骨筋)・恥骨筋・内転筋群
股関節の痛みに上記の筋肉の評価・動きは欠かせません。周囲の筋肉が正しく伸長していない場合、股関節周囲に痛みが出ているケースが多いです。
③軟部組織の評価
筋肉以外に筋膜と皮膚の癒着、滑走性の低下、引っ掛かり、痛み物質の残存など筋膜と皮膚の評価は重要です。人間の体の中で痛みを感じる組織は、筋膜・真皮(皮膚)関節包・骨膜です。
当院での基本的な評価
【評価が最重要】
- 姿勢の評価と施術
- 筋肉・関節の評価と施術
- トリガーポイントの評価と施術
- 交感神経の評価と施術
主にこの4点をしっかりと施術して改善が見られない際は、医療機関や整形外科での精密検査をおすすめします。当院でも尊敬するDC(ドクターカイロ:欧米では医師と同じ)また慢性痛をしっかり診てくれるお医者さんもまずは、この筋肉による原因が90%だとおっしゃっています。筋肉といってもただマッサージすれば良いという事ではありません。治療とマッサージでは、中身が全く違うので皆さんも勘違いしないでくださいね。
1.2 姿勢不良による筋肉・関節への影響
まずは、なんと言っても姿勢でしょう。筋肉と言っても腰を診るだけではありません。首に原因がある場合もあれば、お腹・太ももに原因があるかもしれません。慢性的な症状であれば、骨盤の歪みや頭蓋骨の歪みにより、呼吸がしっかり出来ていないかもしれません。呼吸を改善することは、慢性的な症状の方にはとても重要です。呼吸の改善なくして改善はしないかもしれないくらいです。かつて、野口英世先生も『すべての病は、酸素不足』と遠い昔から唱えています。酸素がしっかり吸えていなければ全身に血液がしっかりと十分に行きわたらないと思って下さい。当院では、身体のバランスをしっかりとチェックし筋肉と関節の不具合による影響を探していきます。治療方法は、姿勢の不良は、KYテクニック。関節による影響は、カイロプラクティック。また内臓・頭蓋骨調整・トリガーポイント治療が主になってきます。
【参考】姿勢を正す本当の理由
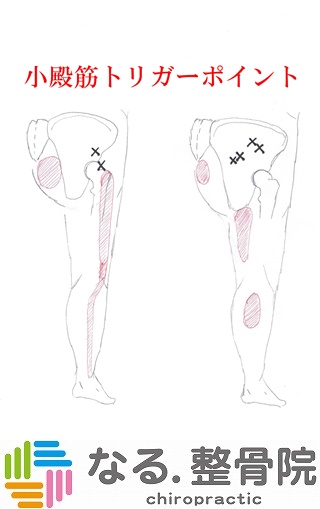
3 トリガーポイント(筋肉の評価)
トリガーポイントとは、圧に対する感度が局所的に高い、過刺激性のポイントで、身体の他の部位に症状(通常は疼痛)を引き起こします。トリガーポイントは、筋肉、筋膜、骨膜、靭帯、皮膚などの身体の軟部組織に存在することが多いと言われています。一般的には、潜在性と活動性のトリガーポイントに分類され、潜在性は、圧迫されない限り局所的な痛みや関連痛を引き起こさないのに対し、活動性トリガーポイントは圧迫されなくても局所的な痛みや関連痛を引き起こします。どこも痛くなくても潜在性トリガーポイントがある場合が殆どですので活動性に変わらない様に日常的に身体のケアをしていく事をお勧めします。
お身体の痛みにトリガーポイントの評価は欠かせません。
4 交感神経の評価と施術
長く患てっいる、痛みや痺れに悩まされている事によってもストレスとなり自律神経が乱れてしまいます。自律神経の調整をするだけでも身体の反応は変化してきます。
当院で行う治療方法
上記の評価をもとに施術をしていきます。その評価があって様々な手技療法が生きてきます。適切な場所に適切な刺激を送る。これがシンプルに一番の治療法ですが、適切な場所へ適切な刺激が一番難しいところでもあります。
- 手技療法:これが一番のメインとなります。『痛いところに原因はない』痛い部位は、症状であって原因ではありません。当院では、筋膜リリース・仙腸関節療法・トリガーポイント・カイロプラクティック・KYテクニックその他の治療法をその症状に合わせて施術してきます。
- 電気療法:関東には当院にしか存在しない(あの日本人テニスプレーヤーが所持)定電流治療器。日本人MLB選手やオリンピック選手も使用する立体動態波、超音波治療器、高電圧治療器を使用します。
数ある治療法を学んできましたし、学び続けている中で一人一人に最良なものを選んで施術いたします。
① カイロとは?
カイロプラクティック(Chiropractic)の「Chiro」は手を、「Practic」は技を意味するギリシャ語を発祥とするように、主に手を用い、主に頸椎~背骨~仙腸関節を矯正することにより身体の不調を改善する手技療法です。
※本来、人間には必ず自己治癒能力が備わっています。現代の食生活、日常の姿勢から背骨の歪み、神経の不活性化がおき、自己治癒能力が低下しがちです。それを高めてくれるのが、カイロプラクティックによる関節への治療です。
② 仙腸関節調整法(AKA)とは?
かつては整形外科の医師が考えた治療方法で、関節の動きを改善する治療方法で、主に仙腸関節をはじめその他各関節に施術できる非常に弱い力で関節を治療します。
当院ではカイロプラクティックと独自の仙腸関節(※)調整の良いところを取り入れて患者さんに合った治療方法を選択していきます。
※仙腸関節は、不動の関節と言われておりましたが、実は2~3mm程動く関節であり、非常に繊細かつ身体への影響力は、非常に大きい身体の土台を支えている重要な関節です。 左右の関節の機能異常、ロッキングなどにより様々な不調をきたし、この関節を治療することで関所が開くように血液の流れにも大きな影響を及ぼします。腰痛、神経痛だけでなく、手足のむくみやお腹の張り、首の痛み動きなどにも効果があり、まだまだ解明されていないこともたくさんありますが、魅惑の関節といえるでしょう。
様々な痛みを長く患い、改善されない方は、AKA骨盤調整・カイロを受けてみると何か改善が見られるかもしれません。
③ KEN YAMAMOTO テクニックとは?
KEN YAMAMOTO テクニックは、医学の先進国である欧米では、医師たちにも認められている「解剖学・運動学的に根拠のある」治療法です。「肩がこるから肩を治療・揉むのではなく」解剖学的にその原因となる箇所を治療していきます。今後日本でも医師たちに認められる日もそう遠くない。そう思っています
④ 筋膜リリース
【参考】筋膜リリースとは?こちらをご覧ください。
筋膜リリースの効果
- 癒着部分を剥がす(流す)
- 血流・リンパの循環改善
- 柔軟性・可動域の増加
- ケガからの早期復帰
- パフォーマンスの向上
⑤ トリガーポイント
上記に記載してありますように痛みにトリガーポイントの評価と施術は欠かせません。
当院のHPより引用
予防
1 テレビでもご紹介があった「ジグリング(貧乏ゆすり」です。近年、初期の股関節症では治療として用いられているものです。治療効果としては、正直定かではないですが、予防としては最適です。具体的なメカニズムは明らかにされていませんが、股関節周囲の筋肉に刺激が入り、血流循環があがり、筋肉がリラックス状態になるためとされています。やり方としては、椅子に座った状態で、膝を90度ほど曲げてつま先は地面につけたまま、踵を2cmほどあげていきます。これをリズミカルに続けられるだけ続けてあげてください。
2 長時間の同じ姿勢は避けてください。「長時間の座位は、たばこを吸うよりも体に悪い」というエビデンスが数年前に海外で出ましたね。こまめに体操、ストレッチをいれてあげることは基本的なことですが、とても大切です。
【参考】姿勢を正すメリット
3 我々の身体は、お水、酸素、栄養素で出来ています。お水をしっかり飲むことで、身体の老廃物をしっかり代謝させることが出来ますし認知症などの病気も予防できます。1日に2リットルお水を飲むようにしましょう。
【参考】栄養について
股関節の痛み、違和感がなかなか治らなくて、お困りでしたら『横浜駅徒歩12分 なる.整骨院』へご相談ください。